Pomiar refrakcji jest najczęstszym badaniem wykonywanym przez specjalistę zajmującego się ochroną zdrowia oczu. Jest to obowiązkowa część każdego badania i polega na określeniu zarówno refrakcji subiektywnej jak i obiektywnej. Podczas badania refrakcji obiektywnej, oko traktowane jest jak układ optyczny wymagający precyzyjnych pomiarów odchyleń od miejsca prawidłowego ogniskowania (emmetropia).1 Refrakcja subiektywna oparta jest na pomiarze ostrości wzroku i jest procedurą polegającą na określeniu odpowiedniej korekcji (największej mocy plusowej i najmniejszej mocy minusowej i/ lub mocy soczewki torycznej w przypadku korekcji astygmatyzmu) celem osiągnięcia jak najlepszego widzenia. Jednak standardy przepisywania korekcji na podstawie wyników refrakcji subiektywnej i obiektywnej potrafią znacznie różnić się pomiędzy poszczególnymi praktykami. Co więcej, podejściem szeroko akceptowanym jest przepisywanie korekcji na podstawie obiektywnego badania refrakcji u pacjentów nie komunikujących się.2 W związku z tym, że w przeważającej większości przypadki te dotyczą dzieci, z którymi nie ma jeszcze kontaktu werbalnego, nieprawidłowa korekcja może być powiązana z niedorozwojem niedojrzałego układu wzrokowego i może wywierać poważne konsekwencje społeczne. Chociaż badanie refrakcji stanowi „rutynową” procedurę, należy pamiętać, że jest to część badania, która często stanowi wyzwanie dla badającego, szczególnie jeśli chcemy bardzo precyzyjnie określić wymaganą korekcję. Na świecie można zauważyć istotne różnice w podejściu do zagadnienia korekcji wad wzroku, szczególnie dotyczy to nieprawdziwej, ale od wielu lat praktykowanej zasady, jakoby krótkowzroczność wymagała niedokorygowania.1-3 Problem ten jest dodatkowo potęgowany przez fakt, że wielu pacjentów z krótkowzrocznością zaakceptowało swoją niską ostrość wzroku jako normę, nie poszukując aktywnie lub wręcz odmawiając stosowania odpowiedniej korekcji. To ostatnie podejście jest raczej typowe dla ludzi o niskich dochodach, a także dla dzieci i nastolatków. Częstość występowania niedokorygowania wady wzroku jest na tyle duża, że wydaje się stanowić najczęstszy problem wzrokowy praktycznie w każdej kulturze i każdym kraju.
Niniejszy artykuł stanowi autorską interpretację zagadnienia przeprowadzoną na podstawie dostępnej literatury oraz zwyczajów w przepisywaniu korekcji poznanych w trakcie 20 lat doświadczeń w badaniu refrakcji i doborze korekcji optycznej. Na przestrzeni tych lat pojawiały się różne trendy. Ponadto nastąpiła ekspansja kultury Zachodu na obszar Europy Południowo-Wschodniej. Współczesne modele wymiany informacji oraz ciągła edukacja pozwalają specjalistom na świecie zastosować światową wiedzę i poznać doświadczenia swoich kolegów z jakiegokolwiek kraju niemal natychmiast. W dzisiejszych czasach specjaliści na całym świecie rozumieją, że pełna korekcja wad refrakcji w połączeniu ze skrupulatną korekcją astygmatyzmu jest najkorzystniejszym rozwiązaniem dla pacjenta nie tylko w odniesieniu do jego dobrego widzenia, ale również jakości życia w każdym wieku.
Znaczenie korekcji wad wzroku
Nieskorygowane wady wzroku stanowią przyczynę połowy możliwych do uniknięcia przypadków zaburzeń widzenia na świecie, a także przyczynę jednej trzeciej przypadków możliwej do uniknięcia ślepoty3. Uważa się, że 153 miliony ludzi cierpi z powodu upośledzenia widzenia lub ślepoty z powodu nieskorygowanej wady wzroku. Większość z nich żyje w krajach o niskich dochodach. Niedokorygowanie wad wzroku jest przyczyną prawie 75% przypadków zaburzeń widzenia w populacjach o wysokich dochodach, znacząco oddziałując na jakość życia. Pełną korekcję wad wzroku można osiągnąć stosując okulary, soczewki kontaktowe lub chirurgiczne procedury refrakcyjne. Soczewki kontaktowe posiadają zalety doskonałej, stabilnej i niewidocznej korekcji, o pełnej odwracalności efektów i płynnej regulacji w każdej chwili.
Znając znaczenie i wpływ refrakcji na ogólny stan zdrowia człowieka, Światowa Organizacja Zdrowia (WHO) stworzyła przewodnik z zaleceniami dotyczącymi badania refrakcji i metod jej korygowania:
| Krok 1: identyfikacja poszczególnych przypadków obniżonej ostrości wzroku, które mogą ulec poprawie przy zastosowaniu odpowiedniej korekcji; |
| Krok 2: badanie oczu: w celu określenia współistniejących stanów wymagających wdrożenia odpowiedniego postępowania; |
| Krok 3: refrakcja: badanie pacjenta w celu ustalenia odpowiedniej korekcji; |
| Krok 4: wydanie: zaopatrzenie pacjenta w odpowiednią korekcję i sprawdzenie jej prawidłowego dopasowania; |
| Krok 5: wizyta kontrolna: upewnienie się, że pacjent przestrzega zaleceń i prawidłowo posługuje się zaleconą korekcją, w razie potrzeby naprawa lub wymiana okularów. |
Wydaje się, że powyższe zalecenia nie sprawdzają się w krajach o niskim statusie socjoekonomicznym, ale ich przestrzeganie powinno być naczelną zasadą wszystkich programów profilaktycznych i przesiewowych dotyczących ochrony wzroku.
Wszystkie opisane powyżej zalecenia są przestrzegane podczas prowadzenia wielu badań klinicznych, także w Bułgarii. W Specjalistycznym Szpitalu Okulistycznym w Warnie we współpracy z ORBISInt (124-128 City Road LONDYN), dzięki nieograniczonemu grantowi ufundowanemu przez Ronald McDonald House Charieties, w ciągu dwóch lat przeprowadzono badania przesiewowe w populacji 10 000 dzieci w wieku szkolnym (7-12 lat). Protokół badania przesiewowego obejmował badanie ostrości wzroku, pełne badanie oczu wśród dzieci z ostrością wzroku poniżej normy oraz dopasowanie odpowiedniej korekcji u dzieci, które jej wymagały (dane nieopublikowane). Z grupy 10 000 dzieci, 9 657 dzieci zostało przebadanych, z czego u 993 dzieci (10,3%) zdiagnozowano niską ostrość wzroku jednoocznie lub obuocznie. Dzieci te były poddane dalszym badaniom na oddziale okulistycznym. Po przeprowadzeniu skrupulatnych testów, u 632 dzieci zdiagnozowano wadę refrakcji wymagającą korekcji okularowej. Od czasu pierwszego screeningu kolejne 898 dzieci dotychczas noszących korekcję okularową zostało ponownie przebadanych zgodnie z protokołem, w wyniku czego u 234 dzieci zmieniono korekcję. Porównanie nowej korekcji z dotychczasową wykazało rozbieżności w zakresie korekcji astygmatyzmu (Rycina 1). Wyniki przeprowadzonego badania pokazały, że 16% dzieci w wieku 7-12 lat wymaga zastosowania optycznej korekcji swojej wady wzroku. Około 7% dzieci nie ma skorygowanej wady refrakcji. Astygmatyzm jest właściwie korygowany jedynie w 1/3 przypadków. W związku z faktem, że protokół badania obejmował również kwestionariusz do wypełnienia przez rodziców, okazało się, że aż 35% rodziców nigdy nie słyszało o konieczności przeprowadzania regularnych badań oczu u dzieci w wieku szkolnym.
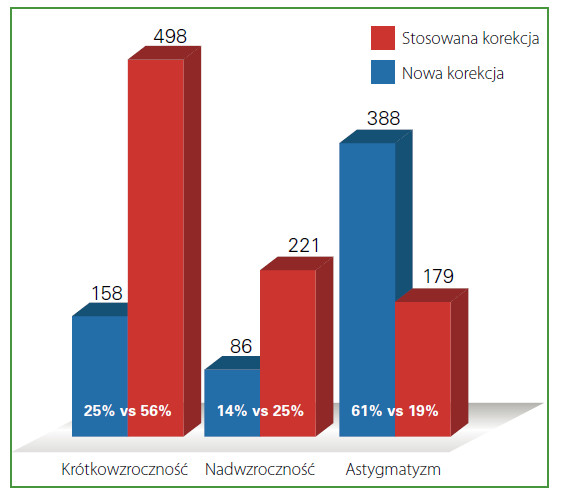
Rycina 1:Analiza korekcji stosowanej przez dzieci przed rozpoczęciem badania oraz tej zaleconej podczas trwania badania przesiewowego. Okulary przepisane wcześniej służyły głównie do korekcji sferycznej ametropii (krótkowzroczności i nadwzroczności), podczas gdy korekcja zalecona podczas trwania badania obejmowała głównie korekcję astygmatyzmu (61% wszystkich przypadków).
Pełna korekcja wad wz-roku w soczewkach kontaktowych „w erze aberracji”
Chociaż stosowanie pełnej korekcji wad wzroku poleca się dzieciom, powszechną praktyką jest korzystanie z ekwiwalentu sferycznego u pacjentów z niewielkim astygmatyzmem, którzy planują nosić soczewki kontaktowe. Działanie takie jest poparte licznymi argumentami, wśród których prym wiodą niższy koszt oraz łatwiejsza procedura dopasowania. Jednak niewyraźne widzenie spowodowane nieskorygowanym astygmatyzmem rzędu 1,00 D redukuje ostrość wzroku z potencjalnych 6/6 do 6/8. Jest to sytuacja często akceptowana jednoocznie i pozwalająca na zachowanie dobrej ostrości wzroku obuocznie. Jednak podczas wykonywania określonych czynności sytuacja taka może powodować pewne zaburzenia widzenia. Wyniki niewielkiego badania przeprowadzonego przez Nilssona i wsp. pokazały, że jednooczne rozmycie obrazu związane z astygmatyzmem rzędu -0,75D oraz -1,25D nie ma istotnego wpływu na badanych biorąc pod uwagę wielkość rozmycia lub oś położenia.4 Autorzy badania wierzą zatem, że ekwiwalent sferyczny zastosowany jednoocznie w soczewkach kontaktowych stanowi realną opcję dla pacjentów z niewielkim astygmatyzmem. Nie istnieją jednak żadne randomizowane badania prezentujące wady i zalety takiego rozwiązania.5
Obecnie, w praktyce klinicznej spotykamy się z dwoma różnymi rodzajami aberracji: makro-aberracjami (wady sferyczne oraz astygmatyzm) oraz mikro-aberracjami. Mikro-aberracje są podstawą bardzo popularnej koncepcji redukcji niedoskonałości optycznych i osiągania wyraźniejszego obrazu. Koncepcja ta jest obecnie powszechnie wykorzystywana w wielu nowoczesnych systemach optycznych oraz procedurach chirurgii refrakcyjnej. Należy jednak pamiętać, że powierzchnie optyczne są pokryte przez dynamiczny, stale zmieniający się element, tj. film łzowy. Efekt matematycznej kalkulacji pomocy optycznych o wysokiej rozdzielczości (HD) może zostać zniwelowany przez niestabilny lub niskiej jakości film łzowy.
Chociaż badania ukierunkowane są na zaawansowaną technologię, w praktyce klinicznej powinniśmy korzystać z dostępnych obecnie możliwości korygowania makro-aberracji tj. wad sferycznych i astygmatyzmu. Popularna dawniej koncepcja niedokorygowania wady wzroku okazała się być błędna. Wyniki naszego badania z udziałem 30 dzieci w wieku 8-14 lat, które trwało minimum 18 miesięcy (18-36 miesięcy) pokazały, że progresja krótkowzroczności wyniosła średnio 0,34 D rocznie w korekcji sferycznej oraz 0,23 D rocznie w pełnej korekcji sferycznej i cylindrycznej. W grupie tej korygowaliśmy astygmatyzm tylko powyżej 1,00 D (dane nieopublikowane) i chociaż dane te nie są istotne statystycznie, to jednak podkreślają znaczenie pełnej korekcji wad wzroku w populacji młodych pacjentów. Co ciekawe, astygmatyzm częściej występuje zaraz po urodzeniu. Szacuje się, że aż 69% noworodków urodzonych o czasie ma astygmatyzm rzędu jednej lub więcej dioptrii.6 Odsetek ten maleje w pierwszym roku życia, ale nadal 8-30% dzieci ma astygmatyzm rzędu 1,00 D lub większy w wieku 1-2 lat, odsetek ten wynosi 4-24% w przedziale wiekowym 3-4 lata oraz 2-17% w wieku 6-7 lat. A zatem korekcja astygmatyzmu wydaje się być niezwykle ważnym zagadnieniem u wielu małych dzieci. Co więcej, młodzi pacjenci powinni być edukowani, jak oceniać jakość swojego widzenia, a także powinni wiedzieć, że zmienne widzenie oraz spadek ostrości wzroku należy natychmiast zgłaszać, a specjaliści nie powinni polegać jedynie na spostrzeżeniach rodziców.
Spojrzenie międzynarodowe
Podczas Światowego Kongresu Okulistycznego w Abu Dhabi (16-20. lutego 2012) kilka sesji poświęcono zagadnieniu pełnej korekcji wad wzroku u dzieci. Prezentacje na ten temat zostały ukierunkowane na kryteria stosowania pełnej korekcji u dzieci nie komunikujących się na podstawie różnych zasad ustalonych przez takie towarzystwa naukowe jak: American Academy of Ophthtalmology (Amerykańskie Towarzystwo Okulistyczne), American Academy of Optometry (Amerykańska Akademia Optometrii) oraz Royal College of Ophthalmology (Królewską Akademię Okulistyczną). Obecnie nie istnieją żadne międzynarodowe ujednolicone standardy, a istniejące wytyczne i zalecenia powstały częściowo na podstawie badań naukowych oraz doświadczeń klinicznych. Generalnie zasady postępowania zależą od rodzaju wady. W przypadku nadwzroczności w pierwszym roku życia należy zastosować korekcję wady od wartości 3,50 D. Zaleca się, aby w takim przypadku przepisać jedną dioptrię mniej niż wynika z badania. W wieku 4 lat należy rozważyć korekcję nadwzroczności od wartości 2,50 D, a u dzieci w wieku 6 lat wartość od której rozważa się korekcję to już 1,50 D. W przypadku krótkowzroczności w pierwszym roku życia korekcję należy rozpoczynać od wady powyżej -5,00 D, przepisując korekcję mniejszą o 2,00 D. Co ciekawe, mniej niż 1% dzieci w tym wieku ma krótkowzroczność większą niż -4,00 D. Do osiągnięcia wieku szkolnego należy korygować krótkowzroczność powyżej -2,00 D pomniejszając wartość korekcji o 0,50 – 1,00 D. W wieku wczesnoszkolnym (powyżej 5 roku życia) zaleca się stosowanie pełnej korekcji krótkowzroczności. Oczywiście należy pamiętać o odmiennym postępowaniu w przypadku ezotropii i rozważyć zastosowanie korekcji ze zredukowaną mocą lub przepisanie soczewek progresywnych. Korygowanie astygmatyzmu stanowi jeszcze większe wyzwanie. W pierwszym roku życia należy rozważyć korekcję astygmatyzmu większego niż 2,50 D, zwykle redukując moc korekcji o połowę. Według Atkinsona i wsp. niebezpieczeństwo rozwinięcia w tak młodym wieku niedowidzenia w jednym południku (meridional amblyopia) jest dobrym powodem, aby zastosować chociaż częściową korekcję.7 W późniejszym wieku to astygmatyzm skośny stanowi silniejszy bodziec do rozwoju niedowidzenia. Wraz z wiekiem należy starać się korygować u dziecka astygmatyzm do wartości coraz bardziej zbliżonej do otrzymanego pomiaru, aby w wieku 8 lat zastosować pełną korekcję astygmatyzmu. Nie mniej ważne jest, aby bardzo skrupulatnie korygować różnowzroczność (anizometropię), ponieważ jest ona silnym bodźcem do rozwoju niedowidzenia. Różnowzroczność powyżej 3,00 D musi być korygowana w każdym wieku, ale w wieku szkolnym każda wielkość anizometropii musi podlegać korekcji.
Społeczne oddziaływanie nieodpowiedniej korekcji
Mówiąc o funkcji wzroku myślimy o psychofizycznych miarach sensorycznej zdolności układu wzrokowego, takich jak ostrość wzroku i poczucie kontrastu. Termin „funkcjonalne widzenie” odnosi się do określenia, jak dana osoba jest w stanie wykorzystać widzenie w wykonywaniu codziennych czynności zależnych od wzroku. Widzenie jest funkcją mózgu, a słaba ostrość wzroku może wyzwalać szereg centralnych i obwodowych mechanizmów kompensacyjnych prowadzących do reakcji niepożądanych takich jak wzrost długości osiowej gałki ocznej. Wyniki licznych badań na zwierzętach oraz z udziałem ludzi dowiodły, że obwodowe rozogniskowanie jest główną przyczyną progresji krótkowzroczności.8,9 Co więcej, niedostateczna korekcja wady wzroku ma również swoje konsekwencje kosmetyczne oraz społeczne, ponieważ wiąże się z niską ostrością wzroku, nieadekwatną mimiką oraz zmianami w zachowaniu itp. a zatem rolą specjalisty jest nie tylko określenie rodzaju wady refrakcji ale również poinformowanie pacjenta i jego bliskich o dostępnych metodach korekcji oraz konsekwencji odmowy jej stosowania. Zaburzenia funkcji widzenia w zależności od wieku pacjenta mogą mieć specyficzne następstwa. W młodym wieku zaburzenia widzenia mogą prowadzić do wydłużania się gałki ocznej i niedowidzenia. W wieku szkolnym mogą one znaleźć swoje odzwierciedlenie w zachowaniu, jak np. słabych wynikach w nauce lub niskich umiejętnościach społecznych. Aktywni dorośli z nieskorygowaną ostrością wzroku mogą osiągać słabe wyniki w pracy, prezentować swoje negatywne zachowanie oraz niechcianą i nieadekwatną mimikę twarzy. Wśród starszych ludzi niska ostrość wzroku może bezpośrednio spowodować depresję.
Ocena zadowolenia z pełnej korekcji wzroku
Nie mniej ważnym argumentem potwierdzającym konieczność stosowania pełnej korekcji oraz różnych form korekcji optycznej jest również jakość życia. Jakość życia można ocenić za pomocą ankiet i kwestionariuszy. Jednym z najbardziej popularnych instrumentów służących do oceny jakości widzenia, oczekiwań, widzenia do bliży i dali, dziennych zaburzeń widzenia, ograniczeń aktywności, zjawiska olśnienia, niepokojących objawów, zależności od korekcji, obaw, nieoptymalnej korekcji, wyglądu oraz zadowolenia z korekcji jest kwestionariusz i skale National Eye Institute – Refractive Error Quality of Life survey (13 NEI-RQL). Za pomocą tego kwestionariusza Hays i wsp. wykazali, że pacjenci miarowi osiągają znacząco lepsze wyniki w skalach NEI-RQL niż pacjenci krótkowzroczni lub nadwzroczni.10 Z badania wyciągnięto również wniosek, że kwestionariusz jest dobrym narzędziem porównawczym pomiędzy pacjentami z różnymi wadami refrakcji. A zatem pełna korekcja wad wzroku jest kluczowym warunkiem dobrej jakości życia i musi stanowić nadrzędny cel każdego specjalisty zajmującego się ochroną zdrowia oczu.
Wnioski
Wzrok jest najważniejszym z ludzkich zmysłów. Oko nie jest jednak doskonałym narządem, a w związku z szeregiem wrodzonych i środowiskowych czynników często prezentuje różnego typu wady refrakcji. Ludzie nie zawsze są świadomi, że jakość ich widzenia jest znacznie poniżej wymaganych standardów. Rolą specjalisty jest nie tylko określenie wady refrakcji, ale również jej odpowiednia korekcja celem zapewnienia maksymalnie dobrego, użytecznego widzenia. Współczesna technologia oferuje pomoce optyczne korygujące większość znanych zaburzeń optycznych.
Umiejętna ich aplikacja pozwala zapewnić naszym pacjentom wysoką jakość życia i zapobiec dalszym zmianom refrakcji w młodszych pokoleniach. Należy zwrócić szczególną uwagę na młodzież, ponieważ ich wzrok stanowi podstawę dalszego udanego rozwoju społecznego.
Bibliografia
1. Rosman M, Wong TY, Tay WT, Tong L Saw SM. Prevalence and risk factors of undercorrected refractive errors among Singaporean Malay adults: the Singapore Malay Eye Study. Invest Ophthalmol Vis Sci. 2009 Aug;50(8):3621- 8. Epub 2009 Mar 5.
2. Rabin J.Correction of subtle refractive error in aviators. Aviat Space Environ Med. 1996 Feb;67(2):161-4.
3. Dandona L, Dandona R.What is the global burden of visual impairment? BMC Med. 2006 Mar 16;4:6.
4. Nilsson A, Nilsson M, Stevenson SB, Brautaset RL.The influence of unilateral uncorrected astigmatism on binocular vision and fixation disparity. Strabismus. 2011 Dec;19(4):138-41.
5. Wills J, Gillett R, Eastwell E, Abraham R, Coffey K, Webber A, Wood J.Effect of simulated astigmatic refractive error on reading performance in the young. Optom Vis Sci. 2012 Mar;89(3):271-6.
6. Wildsoet CF.Active emmetropization--evidence for its existence and ramifications for clinical practice.Ophthalmic Physiol Opt. 1997 Jul;17(4):279-90.
7. Atkinson J, Anker S, Bobier W, Braddick O, Durden K, Nardini M, Watson P.Normal emmetropization in infants with spectacle correction for hyperopia. Invest Ophthalmol Vis Sci. 2000 Nov;41(12):3726-31.
8. Swarbrick HA.Orthokeratology review and update. Clin Exp Optom. 2006 May;89(3):124-43.
9. McBrien NA, Gentle A, Cottriall C.Optical correction of induced axial myopia in the tree shrew: implications for emmetropization. Optom Vis Sci. 1999 Jun;76(6):419-27.
10. Hays RD, Mangione CM, Ellwein L, Lindblad AS, Spritzer KL, McDonnell PJ. Psychometric properties of the National Eye Institute-Refractive Error Quality of Life instrument. Ophthalmology. 2003 Dec;110(12):2292-301.
